
Sisu
- Mis on psoriaas?
- Kui levinud on psoriaas IBD-ga inimestel?
- Ühine põletikuline rada
- Kas psoriaasi olemasolu suurendab IBD tekkimise riski?
- Psoriaasi aktuaalsed ja valgusravi
- Psoriaasi raviks kasutatavad ravimid
Psoriaasi jaoks on juba saadaval palju tõhusaid ravimeetodeid ja praegu töötatakse välja rohkem. Inimesed, kellel on nii psoriaas kui ka IBD, soovivad abi otsida dermatoloogilt, kellel on kogemusi IBD-ga patsientidega ja kes teevad tihedat koostööd gastroenteroloogiga.
Mis on psoriaas?
Psoriaas on süsteemne haigus, mis põhjustab nahal suurenenud, ketendavat löövet. Lööve võib ilmneda mis tahes kehaosas, kuid kõige sagedamini ilmneb see küünarnukitel, põlvedel ja peanahal, kuid seda võib leida ka jalgadel, naeltel ja pagasiruumi. Kõige tavalisemat psoriaasi tüüpi nimetatakse naastuline psoriaas ja naastud võivad põhjustada sügelust või põletust. Psoriaas läbib ägenemise ja remissiooni perioode. Enamikul juhtudel ravitakse psoriaasi kohalike kreemidega.
See foto sisaldab sisu, mis võib mõnel inimesel olla graafiline või häiriv.
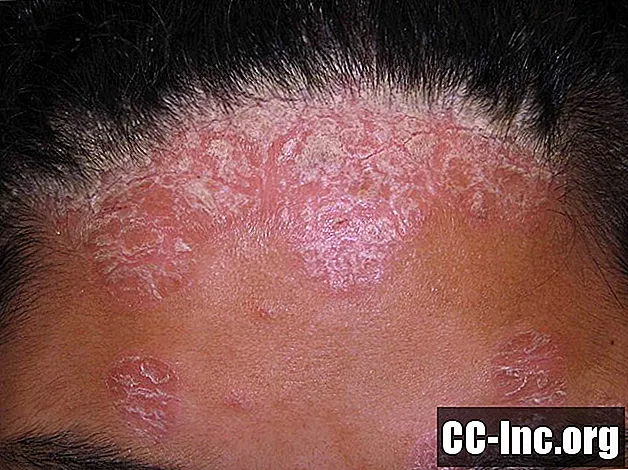
Kui levinud on psoriaas IBD-ga inimestel?
IBD-d peetakse immuunvahendatud seisundiks. Pole haruldane, et inimestel, kellel on üks immuunvahendatud haigus, tekib teine haigus. IBD ja psoriaas on mõlemad haigusseisundid, millel on teadmata põhjus (nn idiopaatiline haigus) ja mille tagajärjeks on põletik.
Viimastel aastatel on teadlased rohkem teada saanud IBD ja psoriaatiliste haiguste seosest. Psoriaas üldises populatsioonis on ainult umbes 2–3%, kuid IBD-ga inimestel kipub see olema suurem. Uuringud näitavad, et Crohni tõbe ja haavandilist koliiti põdevatel inimestel võib psoriaas tekkida umbes 13%.
Ühine põletikuline rada
Kui teadlased avastavad rohkem IBD ja psoriaasi põletikuliste radade kohta, on nende kahe haiguse vahel mõned kattuvad. Nii Crohni tõbe kui ka psoriaasi peetakse Th1 vahendatud seisunditeks. Th1 on abistajarakk, mis põhjustab põletikulise reaktsiooni, kui kehasse tungib võõras aine, näiteks parasiit, bakterid või viirus. Haavandilist koliiti peetakse Th2-laadseks vahendatud seisundiks. Th2 rakud aktiveeritakse bakterite, allergilise reaktsiooni või toksiini olemasolu korral. Kuna nende T-rakkude rolli mõistetakse paremini IBD ja psoriaasi arengus, võib see viia nende haiguste tõhusama ravi loomiseni.
Kas psoriaasi olemasolu suurendab IBD tekkimise riski?
On ainult mõned uuringud, milles uuriti IBD riski inimestel, kellel on diagnoositud psoriaas. Nad on näidanud vastuolulisi tulemusi: mõned on näidanud IBD suurenenud riski psoriaasihaigetel ja teised vastupidist. Lisaks ei olnud neis uuringutes kasutatud meetodid ilma puudusteta, mis muudab järelduste tegemise raskemaks.
Üks suur metaanalüüs näitas, et psoriaasi ja IBD vahel on "märkimisväärne" seos. Psoriaasiga patsientidel oli suurem risk Crohni tõve ja haavandilise koliidi tekkeks. Crohni tõve risk oli suurem kui haavandilise koliidi risk.
Praegu pole täpselt teada, mis risk on, kuid näib olevat trend psoriaasiga inimestel, kellel on suurem risk Crohni tõve tekkeks. Sama ei pruugi olla haavandilise koliidi puhul: vähem on tõendeid selle kohta, et psoriaasiga inimestel võib olla suurem risk haavandilise koliidi tekkeks või mõju võib olla väiksem kui Crohni tõve korral.
Psoriaasi aktuaalsed ja valgusravi
Psoriaasil on mitu ravi, sealhulgas valgusravi, kohalikud ravimeetodid ja ravimid. Paljudel juhtudel võib psoriaasi sümptomite vastu võitlemiseks kasutada korraga rohkem kui ühte ravi. Üldiselt võib enne valgusravi või süsteemsete ravimite kasutamist proovida kohalikke ravimeetodeid.
- Kohalikud ravimeetodid. Psoriaasi korral võib kasutada erinevaid kreeme ja salve, nii käsimüügis kui ka retsepti alusel. Mõned toimeained hõlmavad kortikosteroide, D-vitamiini, retinoide, antraliini, kaltsineuriini inhibiitoreid (Protopic ja Elidel), salitsüülhapet ja kivisöetõrva. Mõnel juhul võidakse kuivuse vastu võidelda ka niisutajatega.
- Valgusteraapia. Psoriaasi raviks võib kasutada ka valgust, mis sisaldab ultraviolett A ja ultraviolett B. Seda kasutatakse tavaliselt koos teiste ravimeetoditega. Lühikest aega võib kasutada väljastpoolt tulev päikesevalgust. Ultraviolettkiiri saab manustada ka valgusteraapia, valguse paneeli, kasti või putkaga. Rasketel juhtudel võib selle efektiivsemaks muutmiseks samaaegselt valgusteraapiaga kasutada ka ravimit, mis muudab naha ultraviolettvalguse suhtes tundlikumaks. Mõnikord kasutatakse ka teatud tüüpi laserit, kuna see võib sihtida konkreetseid kehapiirkondi suurema ultraviolett-B valguse doosiga.
Psoriaasi raviks kasutatavad ravimid
Kuna psoriaas on süsteemne haigus, võib kasutada ka ravimeid, mis manustatakse suu kaudu või süstimise teel. Mõnel juhul antakse psoriaasi raviks heakskiidetud ravimeid ka ühe või mitme IBD vormi raviks, sealhulgas metotreksaat, tsüklosporiin ja mõned bioloogilised ravimid:
- Cosentyx (secukinumab): Cosentyx on monoklonaalne antikeha, mis on heaks kiidetud psoriaasi, psoriaatilise artriidi ja IBD-ga seotud artriidi vormi, mida nimetatakse anküloseerivaks spondüliidiks, kuigi see ei ole heaks kiidetud IBD mis tahes vormi raviks. Cosentyxi manustatakse kodus eeltäidetud pliiatsi või süstlaga. Sageli esinevate kõrvaltoimete hulka kuuluvad külmetusnähud, kõhulahtisus ja ülemiste hingamisteede infektsioonid.
- Tsüklosporiin: Tsüklosporiin on immunosupressant, mida kasutatakse raskemate psoriaasijuhtude raviks ja mida kasutatakse mõnikord ka haavandilise koliidi korral. Mõned levinumad kõrvaltoimed on peavalu, seedehäired, kõrge vererõhk ja väsimus. Psoriaasi korral ei soovitata seda tavaliselt pikaajaliseks kasutamiseks ja tavaliselt katkestatakse see alla ühe aasta.
- Enbrel (etanertsept): Enbrel on bioloogiline ravim, mis on heaks kiidetud nii psoriaasi kui ka anküloseeriva spondüliidi raviks. See on kasvaja nekroosifaktor / põletikulise vahendaja blokaator või TNF-i blokaator, kuid seda ei kasutata ühegi IBD vormi raviks. Enbreli süstitakse kodus ja kõige sagedasem kõrvaltoime on reaktsioon süstekohal, näiteks punetus või valu.
- Humira (adalimumab): Humira on süstitav ravim, mida kasutatakse nii Crohni tõve ja haavandilise koliidi kui ka psoriaasi raviks. Patsiendid saavad Humira endale koju anda, kuna see on spetsiaalses süstlis. See ravim on monoklonaalne antikeha ja klassifitseeritakse TNF-i inhibiitoriks. Kõige tavalisem kõrvaltoime on valu või ärritus süstekohas, mida kodus ravitakse jää või antihistamiinikumidega.
- Metotreksaat: Seda ravimit võib manustada suu kaudu või süstimise teel ning seda kasutatakse psoriaasi, samuti Crohni tõve ja anküloseeriva spondüliidi raviks. Mõned kõrvaltoimed hõlmavad iiveldust, peavalu ja unisust. Naised, kes saavad metotreksaati, peavad rasedust vältima, sest see ravim võib põhjustada loote kõrvalekaldeid. Metotreksaati manustatakse sageli koos teiste IBD ja / või psoriaasi ravimitega.
- Otezla (apremilast): Otezla on suukaudne ravim ja see on esimene, mis on lubatud kasutada psoriaatilise artriidi raviks täiskasvanutel, ja on heaks kiidetud kasutamiseks ka naastulise psoriaasi korral. Kliinilistes uuringutes olid kõige sagedamini teatatud kõrvaltoimed iiveldus, peavalu ja kõhulahtisus, kuid need paranesid sageli pärast mõnenädalast ravi.
- Stelara (ustekinumab): Stelara kiideti esmakordselt heaks psoriaasi raviks ja nüüd on see lubatud ka Crohni tõve raviks. Stelara on bioloogiline ravim, mis on interleukiini (IL) -12 ja IL-23 blokaator. Stelara manustatakse esialgu veenisiseselt, kuid pärast esimese annuse manustamist kodus süstimise teel. Sageli esinevate kõrvaltoimete hulka kuuluvad väsimus, reaktsioon süstekohas, peavalu ja külmetusetaolised sümptomid.
Sõna Verywellist
Tõendatakse, et psoriaas ja IBD esinevad koos sagedamini, kui varasematel aastakümnetel arvati. Siiani pole selge, kas psoriaasi korral on tõenäolisem, et inimesel tekib ka IBD vorm. Mõnel juhul kasutatakse IBD raviks kasutatavaid ravimeid ka psoriaasi raviks. Enamikku psoriaasi juhtumeid peetakse kergeks või mõõdukaks ning seda võib ravida valgusravi või paiksete ravimitega. Raskemate psoriaasijuhtude korral, kus see mõjutab 5–10% või rohkem keha, võib kasutada ka suukaudseid ravimeid või bioloogilisi ravimeid. Nii nagu IBD puhul, on ka ägenemiste vältimiseks oluline jätkata psoriaasi ravi. Praegu uuritakse palju uusi psoriaasi ravimeetodeid ja psoriaasi ravimise tulevik on helge.