Sisu
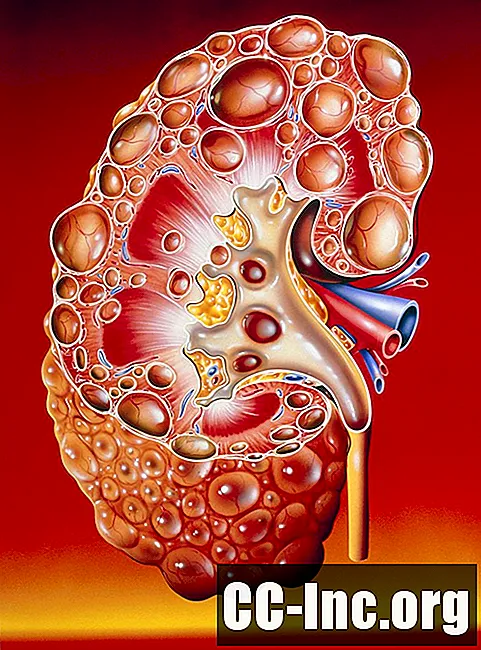
Polütsüstiline neeruhaigus ehk PKD on neeruhaiguse spetsiifiline geneetiline vorm. Nagu termin viitab, viitab "polü" -tsüstik mitmete tsüstide (suletud, tühjad kotid, mõnikord vedelikuga täidetud) esinemisele neerudes. Neerutsüstid üldiselt pole haruldane leid, kuid neeru tsüstide diagnoosimine ei ole tingimata PKD.PKD on tegelikult vaid üks paljudest põhjustest, miks inimesel võivad neerudes tekkida tsüstid. Spetsiifiline geneetiline pärilikkus ja PKD käik muudavad selle väga spetsiifiliseks üksuseks. See ei ole healoomuline haigus ja suur osa patsiente võis näha neerude ebaõnnestumist, mis tingis dialüüsi või neeru siirdamise.
Muud tüüpi tsüstid
Muud tüüpi neerutsüstid (mis ei ole PKD-ga seotud tsüstid) hõlmavad järgmist:
- Lihtsad healoomulised tsüstid, mis on tavaliselt vananemisprotsessi healoomuline tulemus. Ligi kaksteisel protsendil 50–70-aastastest inimestest ja 22,1 protsendil kõigist üle 70-aastastest inimestest on neerus vähemalt üks tsüst.
- Pahaloomuline (kui tsüstid võivad olla neeruvähki esindavad, mida mõnikord nimetatakse ka keerulisteks tsüstideks).
- Omandatud, nagu kroonilise neeruhaigusega (KKD) patsientidel.
Seega, kui neerudes on täheldatud tsüsti, on järgmine samm eristada, kas see on healoomuline vanusega seotud leid, PKD või midagi muud.
Geneetika
PKD on suhteliselt tavaline geneetiline häire, mis mõjutab peaaegu ühte inimest 500-st ja on endiselt peamine neerupuudulikkuse põhjus. Haigus on tavaliselt päritud ühelt vanematelt (90 protsenti juhtudest) või harva areneb see "de novo" (nn spontaanne mutatsioon).
PKD geneetika mõistmine on haiguse sümptomite ja kulgu mõistmiseks hädavajalik. Vanemalt lapsele pärimise viis eristab kahte tüüpi PKD-d.
Autosomaalne domineeriv PKD (AD-PKD) on kõige tavalisem pärilik vorm ja 90 protsenti PKD juhtudest on seda tüüpi. Sümptomid tekivad tavaliselt hilisemas elus umbes 30–40-aastaselt, kuigi lapsepõlves ei ole need tundmatud.
Ebanormaalsed geenid võivad olla nn PKD1, PKD2 või PKD3 geenid. Millisel neist geenidest on mutatsioon ja mis tüüpi mutatsioon see võib olla, on tohutu mõju PKD eeldatavale tulemusele. Näiteks PKD1 geen, mis asub 16. kromosoomis, on kõige tavalisem mutatsioonikoht, mida on nähtud 85 protsendil ADPKD juhtudest. Geeni defektid (nagu ka teiste mutatsioonide puhul) põhjustavad epiteelirakkude kasvu neerudes ja järgnevat tsüsti moodustumist.
Autosomaalselt retsessiivne PKD (AR-PKD) on palju haruldasem ja võib alata varakult, isegi kui laps raseduse ajal areneb. Üks põhjus, miks seda tüüpi PKD on haruldane, on see, et haigestunud patsiendid ei ela tavaliselt piisavalt kaua, et mutatsiooni paljuneda ja oma lastele edasi anda.
Kokkuvõtteks võib öelda, et 90 protsenti PKD juhtudest on päritud ja pärilike tüüpide puhul 90 protsenti autosomaalselt domineerivad. Seega on PKD-ga patsientidel autosoomne domineeriv PKD (AD-PKD).
Tõsidus ja mutatsiooni asukoht
Mutatsioonikoht mõjutab haiguse kulgu. PKD2 mutatsiooni korral tekivad tsüstid palju hiljem ja neerupuudulikkus tekib tavaliselt alles 70ndate keskel. Võrdle seda PKD1 geenimutatsioonidega, kus patsientidel võib 50ndate keskel tekkida neerupuudulikkus.
PKD2 mutatsioonidega patsiendid ei tea sageli isegi PKD perekonna ajaloost. Sellisel juhul on alati täiesti võimalik, et mutatsiooni kandnud esivanem suri enne, kui haigus oli piisavalt tõsine, et põhjustada sümptomeid või vajada dialüüsi.
Sümptomid
PKD-s võib täheldada mitmesuguseid sümptomeid. Levinumad näited on järgmised:
- Külgvalu neerude suurenemise tõttu
- Kuseteede infektsioonid
- Neerukivid (tsüstide aeglase uriinivoolu tõttu)
- Tsüstid võivad esineda ka teistes elundites, näiteks maksas ja kõhunäärmes
- Patsientidel on kõrge vererõhk, arvestades neerude rolli vererõhu reguleerimisel
Diagnoos
Kuigi PKD mutatsioonid esinevad tavaliselt sündides, ei pruugi neerutsüstid sel ajal ilmneda. Need tsüstid kasvavad esimese paarikümne aasta jooksul märgatavaks vedelikuga täidetud kotikesteks, sel ajal võivad nad hakata sümptomeid või märke ilmnema selleks ajaks, kui keegi saab 30. eluaastaks. Neeruhaiguse edasiminek ebaõnnestumiseni võib võtta aastakümneid sealt edasi.
Enamikul inimestel, kes teavad PKD perekonna ajaloost, on madal PKD diagnoosimise künnis, kuna nii patsiendid kui ka arstid on hästi teadlikud haiguse tugevast perekondlikust olemusest. Juhtudel, kui perekonna ajalugu ei pruugi olla teada või on näiliselt "normaalne", on diagnoosimine keerulisem ja nõuab nefroloogi hinnangut. Sellisel juhul oleks haigestunud vanem võinud surra enne, kui haigusel oli kunagi võimalus areneda neeruhaiguse lõppstaadiumisse. Lõpuks, kui tegemist on "spontaanse mutatsiooniga", ei pruugi kummaski vanemas olla PKD-d.
PKD esialgne diagnoos tehakse pildistamise uuringute abil, nagu ultraheli või kompuutertomograafia. Kuid see, et kellelgi on neerudes mitu tsüsti, ei tähenda tingimata, et tal on PKD. See võib olla lihtsalt üks liiga palju lihtsaid tsüste või muid võimalusi, nagu medullaarne tsüstiline neeruhaigus (mitte sama mis PKD).
Kui diagnoosimisel on kahtlusi, võib geneetiline test diagnoosi kinnitada või ümber lükata. Geneetiline testimine kipub olema siiski kallis ja seda kasutatakse enamasti siis, kui diagnoos on üheselt mõistetav.
Haiguste kursus
Kui kaua kulub PKD-ga neerupuudulikkuse tekkeks? Võib-olla on see küsimus PKD diagnoositud inimestel number üks. Halvimal juhul, kui patsiendid jõuavad täieliku neerupuudulikkuseni, mis vajab dialüüsi või siirdamist, võib neerufunktsioon (GFR) langeda umbes 5 punkti aastas. Seega võiks keegi, kes alustab GFR-ga 50, umbes üheksa aasta jooksul jõuda viie GFR-ni, sel ajal võib kindlasti vaja minna dialüüsi või siirdamist.
Pange tähele, et mitte iga PKD-ga patsient ei pruugi tingimata täielikult neerupuudulikkust langeda. Veel tuleb rõhutada, et mitte kõik PKD-ga patsiendid ei jõua tingimata dialüüsi vajava punktini. PKD2 geenimutatsiooniga patsientidel on ilmselgelt paremad võimalused täieliku neerupuudulikkuse vältimiseks. Seetõttu diagnoositakse tervikuna patsiendi eluajal vähem kui pool PKD juhtudest, kuna haigus võib olla kliiniliselt vaikne.
- Jaga
- Klapp
- E-post