Sisu
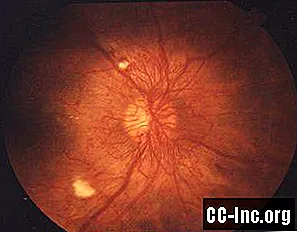
Diabeetiline retinopaatia, nii 1. kui ka 2. tüüpi diabeedi tüsistus, mis mõjutab nägemist, on Ameerika Ühendriikide täiskasvanute seas kõige levinum nägemishäire ja pimeduse põhjus. Haiguste tõrje ja ennetamise keskuste (CDC) andmetel on diabeetiline retinopaatia enam kui 7 miljonil inimesel ja eeldatavasti on selle levimus 2050. aastaks peaaegu kahekordistunud. Seisund tuleneb võrkkesta veresoonte kahjustusest - valgustundlik koe kiht silma tagaosas. Selle seisundi peamine riskitegur on halvasti kontrollitud glükoosi (suhkru) sisaldus veres.Diabeetiline retinopaatia tuleneb võrkkesta veresoonte kahjustusest.
Diabeetiline retinopaatia mõjutab mõlemat silma, kulgeb tavaliselt nelja erineva faasi kaudu. Varases staadiumis võib see seisund põhjustada väheseid sümptomeid, kui üldse. Selle progresseerumisel võivad tekkida sellised sümptomid nagu ujukid ja ähmane nägemine, mida võib varakult tabades ravida diabeedi hoolika raviga. Kaugelearenenud diabeetiline retinopaatia võib vajada laserravi või operatsiooni. Ravimata diabeetiline retinopaatia võib põhjustada nägemise täieliku kaotuse.
Etapid ja sümptomid
Diabeetiline retinopaatia areneb läbi nelja etapi, millest igaüks eristub võrkkesta kahjustuse astme ja tüübi järgi.
| Diabeetilise retinopaatia etapid | |
|---|---|
| Etapp | Tekivad kahjustused |
| Kerge mitteproliferatiivne diabeetiline retinopaatia (NPDR) | Väikesed turse piirkonnad, mida nimetatakse mikroaneurüsmideks, millest vedelik võib võrkkesta lekkida |
| Mõõdukas proliferatiivne diabeetiline retinopaatia | Muutused veresoontes takistavad vere viimist võrkkesta, käivitades turse, mida nimetatakse diabeetiliseks makulaarseks turseks (DME) |
| Raske proliferatsioonita diabeetiline retinopaatia | Ummistuse suurenemine, mis võtab võrkkestast verevarustuse, mis on vajalik uute anumate kasvatamiseks; piirkondades, kus see juhtub, ilmnevad valgud, mida nimetatakse kasvufaktoriteks. |
| Proliferatiivne diabeetiline retinopaatia (PDR) | Täielik ummistus, mis põhjustab võrkkesta sees olevate ebanormaalsete ja habraste veresoonte kasvu ning klaaskeha (klaaskeha sarnane aine silma keskel). Võib tekkida armekude, mis omakorda võib põhjustada võrkkesta eemaldumist all olevast koest - seda seisundit nimetatakse võrkkesta irdumiseks, mis võib põhjustada püsivat pimedaksjäämist. |
Diabeetilise retinopaatia varajases staadiumis ei saa inimene, kellel haigus areneb, teadlik, et tema silmades on midagi valesti. Kuid selle edenedes hakkavad ilmnema sümptomid:
- Ujukid (täpid, täpid, täpid või muud kujundid, mis näivad hõljuvat vaateväljas)
- Ähmane nägemine
- Fookus, mis läheb sisse ja välja
- Värvinägemise halvenemine
- Nägemise blokeerimine (tavaliselt silma sisemise verejooksu tõttu)
- Öösel nägemisraskused
- Nägemise kaotus
Põhjus
Diabeetiline retinopaatia tekib siis, kui veresuhkru taset ei kontrollita piisavalt. Seda seetõttu, et võrkkesta neelava valguse tervislik toimimine ja nägemisnärvi kaudu ajju signaalide saatmine, mida tuleb tõlgendada nii, nagu me näeme, sõltub rikkalikust veresoonte varustusest. Kõrge veresuhkru tase (hüperglükeemia) nõrgestab veresooni, mis põhjustab vedeliku lekkimist võrkkesta ja klaaskeha ning uute nõrkade veresoonte kasvu, nagu eespool kirjeldatud.
Mida kauem on inimesel kontrollimatu diabeet, seda tõenäolisemalt tekib tal diabeetiline retinopaatia. Diabeediga naistel, kes rasestuvad või kellel tekib rasedusdiabeet, on suurem risk, samuti hispaania, põlisameeriklaste või afroameerika päritolu inimestel. Suitsetamine suurendab ka diabeetilise retinopaatia riski.
Diabeedi teatud tüsistusi seostatakse diabeetilise retinopaatia, samuti spetsiifiliselt kõrge vererõhu (hüpertensioon) ja kõrge kolesteroolitasemega.
Diagnoos
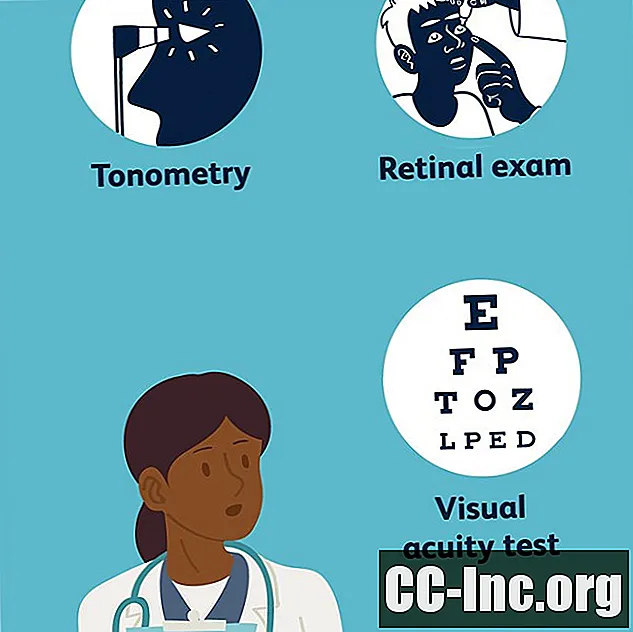
Ainus viis diabeetilise retinopaatia diagnoosimiseks on põhjalik silmakontroll. Riikliku silmainstituudi andmetel aitavad silmauuringu käigus tehtud paljudest standardsetest testidest diabeetilise retinopaatia diagnoosi diagnoosimisel järgmised:
- Nägemisteravus, mis määrab silmakaardi abil, kui hästi inimene näeb erinevatel kaugustel
- Tonometria, silma siserõhu mõõt
- Võrkkesta eksam, mille käigus pannakse silma tilgad, mis põhjustavad õpilaste laienemist, võimaldades arstil võrkkestast selgelt aru saada. Ta suudab näha muutusi veresoontes või nendest lekkimist; hoiatavad märgid lekkivatest veresoontest, näiteks rasvade ladestumine; makula turse; muutused silma läätses; ja närvikoe kahjustus.
Muud diabeetilise retinopaatia kahtluse või diagnoosi korral tehakse mõnikord:
- Optilise koherentstomograafia (ÜMT), mitteinvasiivne kujutistehnoloogia, mida kasutatakse võrkkesta kõrge eraldusvõimega ristlõikepiltide saamiseks
- Fluorestseiini angiogramm, mille käigus vereringesse (tavaliselt käsivarre veeni kaudu) süstitud fluorestsentsvärv liigub läbi vereringe võrkkesta anumatesse. Seejärel saab võrkkestast pilte teha ja neid saab kasutada konkreetsetes probleemsetes kohtades nullimiseks.
Ravi
Kuidas diabeetilist retinopaatiat ravitakse, sõltub suuresti sellest, millisesse staadiumisse see on jõudnud. Varakult ei pruugi ravi olla vajalik peale silmade tervise tähelepaneliku jälgimise ja suhkruhaiguse ravimise parandamiseks. Veresuhkru kontrolli parandamine võib sageli võrkkesta kahjustuse progresseerumist aeglustada.
Kui diabeetiline retinopaatia jõuab kaugele arenenud staadiumisse, võib vajalikuks osutuda kohe ükskõik milline kirurgiline protseduur. Mayo kliiniku andmetel on need järgmised:
- Fotokoagulatsioon, tuntud ka kui fokaalne laserravi, mille puhul lasereid kasutatakse ebanormaalsete veresoonte lekke peatamiseks või aeglustamiseks. See ravi, mis tavaliselt toimub arsti kabinetis või silmakliinikus, ei too tõenäoliselt hägust nägemist normaalseks, kuid aitab vältida selle halvenemist.
- Panretinaalne fotokoagulatsioon, teine protseduur lasereid kasutades, mida mõnikord nimetatakse hajutuslaserraviks. Eesmärk on vähendada ebanormaalseid veresooni. Seda saab teha ka arstide kabinetis või silmakliinikus. See võib viia mõne perifeerse või öise nägemise kaotamiseni.
- Vitrektoomia, mille käigus tehakse silma väike sisselõige, et eemaldada klaaskehast verd, samuti võrkkestale tõmbuda võiv armkoe. Vitrektoomia tehakse kirurgiakeskuses või haiglas kohaliku või üldanesteesia abil.
- VEGF-vastane ravi. See protseduur hõlmab silma klaaskehasse ravimite, mida nimetatakse veresoonte endoteeli kasvufaktori (VEGF) inhibiitoriteks, süstimist, mis aitab peatada uute veresoonte kasvu. VEGF-i inhibiitorid blokeerivad kasvu signaalide mõju, mida keha saadab uute veresoonte tekitamiseks. Mõnikord kasutatakse anti-VEGF-ravi koos panretinaalse fotokoagulatsiooniga. Kuigi VEGF-vastase ravi uuringud diabeetilise retinopaatia ravis on paljutõotavad, ei peeta seda lähenemist veel tavapäraseks.
Sõna Verywellist
Nagu paljude diabeedi komplikatsioonide puhul, on diabeetilise retinopaatia ja muude haigusega seotud silmaprobleemide kõrvaldamine enne selliste meetmete nagu kirurgia vajadust. Kõige tõhusam asi, mida saate teha, on diabeedi juhtimine vastavalt arsti juhistele. See tähendab tervislikku toitumist, rõhuasetusega toitudele, mis sisaldavad vähe süsivesikuid ja kaloreid ning sisaldavad palju toitaineid; olla füüsiliselt aktiivne; kui te suitsetate, lüües harjumust; regulaarselt veresuhkru jälgimine; ja insuliini või ravimite väljakirjutamine täpselt nii, nagu arst on teile öelnud. Samuti peaksite oma tervise osas olema ennetav: hankige regulaarselt eksameid ja kui märkate nägemismuutusi, pöörduge kohe oma silmaarsti poole.