
Sisu
Emakakaelavähi kõige levinum põhjus on ülekaalukalt inimese papilloomiviiruse (HPV) nakkus. Teatud terviseseisundid võivad isegi suurendada teie haiguse arenguvõimalusi, kui teil on HPV ja mõnikord isegi siis, kui teil seda pole. Kuid geneetika, suitsetamine ja muud tegurid võivad mängida rolli ka emakakaelavähi arengus ja mitmed elustiili valikud võivad teie riski tõsta (paljudel juhtudel seetõttu, et need suurendavad tõenäosust, et nakatute HPV-ga esimesena koht).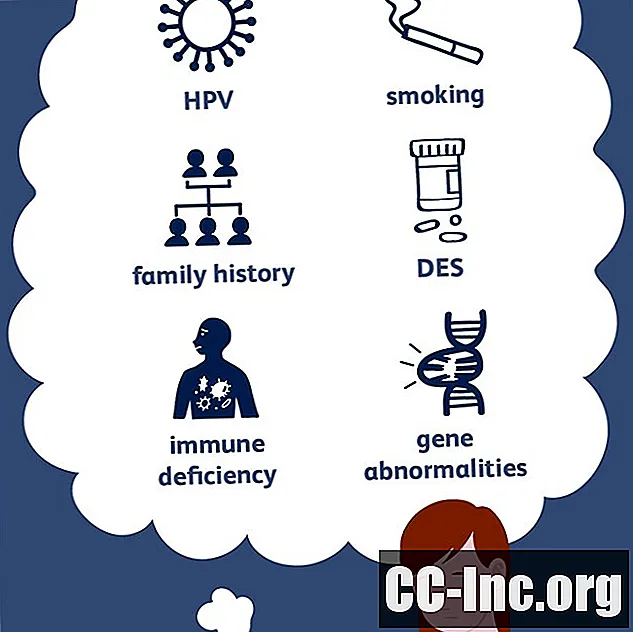
Üldised põhjused
Emakakaelavähi teadaolevaid põhjuseid on vähe, neist kõige tugevam on HPV.
Oluline on märkida, et kuigi emakakaelavähi kõige levinum põhjus on HPV, ei arene enamikul HPV-ga naistel emakakaelavähk.
Teadlikkus muudest põhjustest on väga oluline, sest rohkem kui ühe mängiva olemise aditiivne mõju võib oluliselt mõjutada teie võimalusi haiguse tekkeks.
- HPV: HPV on sugulisel teel leviv viirus, mis võib ilmneda nähtavate kondüloomidega, kuid üldiselt ei põhjusta mingeid sümptomeid. HPV võib põhjustada emakakaelas mikroskoopilisi, vähieelseid muutusi, mis võivad lõpuks areneda kaugelearenenud emakakaelavähiks. HPV omamine ei tähenda tingimata emakakaelavähi haigestumist, kuid kui teil on oht nakkuse tekkimiseks, peaksite täpse diagnoosi saamiseks pöörduma arsti poole ja ravima, sest pole võimalik kindlalt teada saada, kas haigus muidu oleks ole oma tulevikus. Kui testi tulemus on negatiivne, on HPV ennetamiseks meetodeid. Kui teil on HPV, on toimetulekuks võimalusi.
- Suitsetamine: Ameerika vähiliidu andmetel suurendab suitsetamine teie võimalusi emakakaelavähi tekkeks, kui teil on HPV. Suitsetamine tutvustab kahjulikke kemikaale, mis põhjustavad vähki. Ehkki nad on enamasti kõige rohkem kontsentreerunud kopsudesse, võivad nad liikuda ka kogu kehas ning põhjustada või aidata kaasa ka muud tüüpi vähktõve, sealhulgas emakakaelavähi arengule.
- Dietüülstilbestrool (DES): DES on ravim, mida kasutati kuni 1970. aastate alguseni raseduse katkemise vältimiseks naistel, kellel oli suur raseduse kaotamise oht. Selle ravimi kasutamine lõpetati, kui täheldati sellega seotud tupe- ja emakakaelavähi riski. Raseduse ajal DES-i võtnud naiste tütardel on tupe või emakakaela selge rakukartsinoomi tekkimise oht. Naised, kes on selle kokkupuute tõttu ohus, on tavaliselt üle 45-aastased.
- Immuunpuudulikkus: Teie immuunsüsteem kaitseb teid mitte ainult nakkuste, vaid ka vähi eest. Emakakaelavähi tekke suhtes on vastuvõtlikumad naised, kellel on HIV-nakkuse, immuunsüsteemi pärssivate ravimite või haiguse tõttu immuunsüsteemi puudulikkus. See risk on palju suurem naistel, kellel on HPV-nakkus, kuid harva võib see tekkida isegi ilma selleta.
Geneetika
Emakakaelavähk areneb perekondlikult ning mõnel perel on geneetilised muutused, mis võiksid vähemalt osaliselt põhjustada emakakaelavähi mõningaid pärilikke riske.
Emakakaelavähi tekkimise oht on suurem, kui teie perekonnas on selle haigusega naisi.
Mõnes peres, kus emakakaelavähk on kõrgem, on ka teatud geneetilised muutused. Täpsemalt on seoses emakakaelavähi perekondliku esinemissagedusega tuvastatud kõrvalekalded HLA-DRB1 * 13-2, HLA-DRB1 * 3 (17) ja HLA-B * 07 geenides. See tähendab, et nende geenide eeskirjade eiramisi, mida saab testidega tuvastada, esineb sagedamini emakakaelavähiga pereliikmete seas.
Kuna mitte igal naisel, kellel on HPV, ei teki emakakaelavähki, on võimalik, et geneetilise kõrvalekalde korral võib teil olla suurem emakakaelavähk, kui teil on juba HPV. Need geenid ei põhjusta HPV puudumisel iseseisvalt emakakaelavähki.
Geenide olemasolu, mis kedagi üldiselt vähile soodustavad, võib suurendada ka emakakaelavähi tekke riski. Näiteks geenide kõrvalekalded, mis kodeerivad immuunsüsteemi funktsioneerimist soodustavat valku interleukiin 6 (IL -6) , võib mängida rolli. Kuid jällegi avaldavad nad emakakaelavähi riskile seda mõju ainult siis, kui naine on juba HPV-ga nakatunud.
Elustiili riskifaktorid
Emakakaelavähiga on seotud mitmed elustiili riskifaktorid. Seni kogutud tõendite põhjal näib, et need riskitegurid ei põhjusta emakakaelavähki, kuid on hoopis märgid, et võite olla ohus:
- Mitme seksuaalpartneri olemasolu:Mitme seksuaalpartneri olemasolu suurendab viirusega kokkupuutumise tõenäosust, kuna see levib inimeselt teisele ainult seksuaalse kontakti kaudu. Naistel, kes seksivad meestega või seksivad naistega, on oht saada HPV.
- Seksuaalse tegevuse algus noorelt: Emakakaelavähk haigestub tõenäolisemalt teismeliste aastate jooksul seksuaalselt aktiivseks muutuvatel naistel. Selle põhjuseks võib olla asjaolu, et haigusseisundi väljakujunemine võtab aastaid, või teismeliste kondoomi kasutamise vähesus.
- Suukaudsete rasestumisvastaste vahendite kasutamine: Naistel, kes kasutavad suukaudseid rasestumisvastaseid vahendeid mitu aastat, on suurem risk emakakaelavähki kui naistel, kes seda ei kasuta, ja risk väheneb umbes 10 aastat pärast suukaudsete kontratseptiivide kasutamise lõpetamist. See võib olla tingitud asjaolust, et naised, kes kasutavad suukaudseid rasestumisvastaseid vahendeid on tõenäolisemalt seksuaalselt aktiivsed ja kasutavad vähem kondoome ning seetõttu on suurem risk HPV-ga kokku puutuda.
- Madal sotsiaalmajanduslik seisund: Madal sotsiaalmajanduslik seisund on seotud suurema tõenäosusega emakakaelavähi tekkeks. Üldiselt seostatakse madalamat sotsiaalmajanduslikku seisundit vähem regulaarse tervishoiuga ja see võib viia haiguse edasiliikumiseni hilisemasse staadiumisse, enne kui see on ravitav.
Sõna tampoonidest
Hoolimata tampoonide kohta väärinformatsioonist, pole kunagi tõestatud, et tampoonidel oleks emakakaelavähi korral mingit rolli. Kuid tampooni kasutamisel on ka muid võimalikke tervisega seotud tüsistusi. Tampooni kasutamisega seotud toksilise šoki sündroom on haruldane, kuid väga tõsine häire, mille põhjustavad bakterite eraldatud toksiinid.
Toksilise šoki sündroom tekib kõige sagedamini siis, kui tampoonid on pikaks ajaks paigale jäetud.
Ettevaatusabinõud toksilise šoki sündroomi vastu hõlmavad tampooni vahetamist iga nelja kuni kaheksa tunni tagant ja tampooni asemel padja kasutamist, kui verejooks on nõrk.
Kuidas emakakaelavähki diagnoositakse