
Sisu
Põletikulise soolehaiguse (IBD) korral võib esineda palju sooleväliseid tüsistusi, sealhulgas artriit, maksahaigus, toitumishäired, aneemia ja nahahaigused. Nahahaigused on üsna tavaline probleem ja võivad mõjutada kuni 25 protsenti IBD-ga elavatest inimestest. Üks nahahäire tüüp, mis võib esineda IBD-ga patsientidel, on püoderma gangrenosum.Püoderma gangrenosumiga inimesel on võimalik esialgu valesti diagnoosida, kui nahakahjustusi vaatavad tervishoiutöötajad ei seo seda IBD-ga. See võib tähendada, et esialgu kasutatud ravi pole efektiivne. Sellepärast on nii kriitiline, et IBD-ga inimesed satuvad gastroenteroloogi kõigi uute probleemidega, isegi kui nad esialgu ei tundu seedetrakti haigustega seotud. Õige diagnoosi seadmiseks ja ravi alustamiseks võib osutuda vajalikuks pöörduda IBD spetsialisti või dermatoloogi poole, kellel on IBD-ga patsiendid.
See foto sisaldab sisu, mis võib mõnel inimesel olla graafiline või häiriv.
Ülevaade
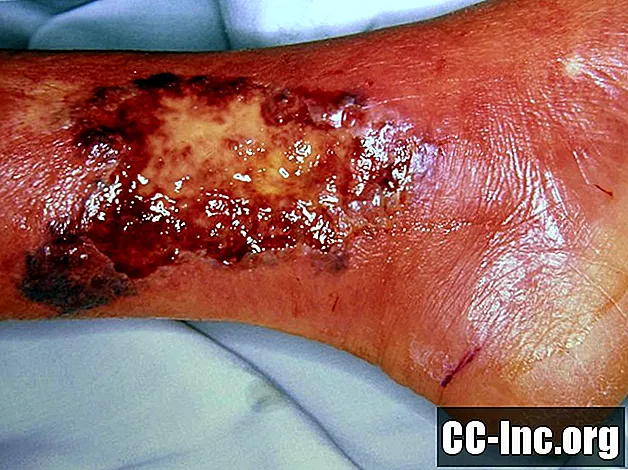
Pyoderma gangrenosum on nahahaigus, mis mõjutab umbes 5 protsenti haavandilise koliidi ja umbes 1 protsenti Crohni tõvega inimestest. Mõned muud püoderma gangrenosumiga seotud haigused hõlmavad reumatoidartriiti, müeloidse vere düskraasiaid ja hepatiiti. Pyoderma gangrenosum võib esmalt ilmuda villi, punase punni või pustulina ja see võib olla midagi sellist, mis näib paranevat iseenesest. Kuid kahjustus ei parane ja moodustab lõpuks haavandi. Haavandid võivad ilmneda üksi või rühmana ning neid leidub tavaliselt jäsemetel, kuid need ilmuvad jalgadele sagedamini kui kätele.
Kuidas see algab
Pyoderma gangrenosum võib kiiresti alata naha varasema väiksema vigastuse, näiteks kraapimise, nõelamise või lõikamise kohas. Ümbritsev nahk laguneb ja kiiresti moodustub haavand. Pyoderma gangrenosumi haavanditel on ainulaadsed lillakasvärvi, ebaselged servad. Samuti kipuvad need olema üsna valusad ja aeglaselt paranevad. Arstid pole kindlad, mis põhjustab püoderma gangrenosumi teket, kuid väidavad, et tegemist võib olla autoimmuunse seisundiga, kuna see on seotud teiste autoimmuunhaigustega.
Kuidas Pyoderma Gangrenosum on seotud IBD-ga
Koguni 50 protsenti püoderma gangrenosumi juhtudest esineb inimestel, kellel on üks IBD vorm. Mõnikord vastab nende haavandite esinemine IBD aktiivsele ägenemisele ja võib reageerida, kui IBD-d edukalt ravitakse. Teised juhtumid ei näi siiski olevat otseselt seotud haiguse aktiivsusega ja püoderma gangrenosum võib alata või isegi süveneda, kui IBD on vaikne.
Ravi
Püoderma gangrenosumi diagnoosi kinnitamiseks diagnostiliste testide abil võib pöörduda dermatoloogi poole. Haavandeid võib nakkuste testimiseks pühkida ja kultiveerida ning muude põhjuste välistamiseks võib võtta ja testida biopsiaid. Kuna püoderma gangrenosum ei ole tegelikult põhjustatud bakterist, ei pruugi antibiootikumid olla ravimeetodina tõhusad.
Väiksemaid püoderma gangrenosumi haavandeid võib ravida:
- Survega sidumine
- Steroidsed kreemid või süstid
- Suukaudsed põletikuvastased antibiootikumid
- Hõbesulfadiasiinikreemi või hüdrokolloidide sidemed
Suuremad haavandid, mis on resistentsed, võivad vajada intensiivsemat ravi:
- Steroidid
- Tsüklosporiin
- Tsüklofosfamiid
- Metotreksaat
- Takroliimuse salv
Alumine joon
Kui teil on kahtlane kahjustus või see ei parane, pöörduge võimalikult kiiresti oma esmatasandi arsti või gastroenteroloogi poole, et saada võimalik pöördumine dermatoloogi poole. Dermatoloog, eelistatavalt see, kellel on kogemusi teiste IBD-patsientidega, saab seda nahahaigust õigesti diagnoosida ja ravida.