Sisu

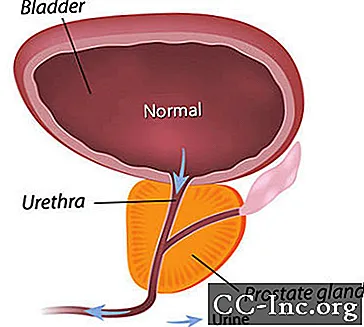
Eesnäärme healoomuline hüperplaasia, eesnäärme vähivaba laienemine, on meestel kõige levinum healoomuline kasvaja.
Nagu eesnäärmevähi puhul, esineb BPH läänes sagedamini kui idamaades, näiteks Jaapanis ja Hiinas, ja see võib olla tavalisem mustanahaliste seas. Mitte kaua aega tagasi leiti uuringus BPH võimalik geneetiline seos alla 65-aastastel meestel, kellel on väga suurenenud eesnääre: nende meessoost sugulased vajasid ühel või teisel hetkel BPH-i operatsiooni neli korda sagedamini kui teised vendadel tõusis risk kuus korda.
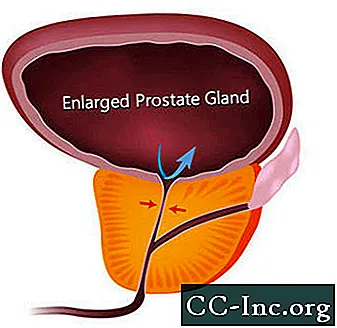
BPH tekitab sümptomeid, takistades uriini voolamist läbi ureetra. BPH-ga seotud sümptomid esinevad umbes igal neljandal 55-aastaseks saanud mehel ja pooltel 75-aastastest meestest. Kuid ravi on vajalik ainult siis, kui sümptomid muutuvad häirivaks. 80. eluaastaks kogeb umbes 20–30% meestest BPH sümptomeid, mis vajavad ravi. Operatsioon oli ainus võimalus, kuni hiljuti kiideti heaks minimaalselt invasiivsed protseduurid, mis avavad eesnäärme ureetra, ja ravimid, mis võivad sümptomeid leevendada kas eesnäärme kokkutõmbumise või ureetra aheneva eesnäärme lihaskoe lõdvestamise teel.
Märgid ja sümptomid
BPH sümptomid võib jagada sümptomiteks, mis on põhjustatud otse ureetra obstruktsioonist, ja sümptomiteks, mis on tingitud põie sekundaarsetest muutustest.
Tüüpilised obstruktiivsed sümptomid on:
- Raskused urineerima hakkamisest hoolimata surumisest ja pingutamisest
- Nõrk uriinivool; mitu katkestust ojas
- Tilgutamine urineerimise lõpus
Kusepõie muutused põhjustavad:
- Äkiline tugev soov urineerida (kiireloomulisus)
- Sage urineerimine
- Tunne, et põis pole pärast urineerimise lõppu tühi
- Sagedane öösel ärkamine urineerimiseks (noktuuria)
Kui põis muutub kinni peetava uriini suhtes tundlikumaks, võib mees muutuda uriinipidamatuks (ei suuda põit kontrollida, põhjustades öösel voodimärgamist või suutmatust urineerimise kiireloomulisusele piisavalt kiiresti reageerida).
Põie või valu urineerimisel võib tekkida, kui esineb põievähk, infektsioon või kivi. Veri uriinis (hematuria) võib kuulutada BPH-d, kuid enamikul BPH-ga meestel hematuria puudub.
Sõelumine ja diagnoosimine
Ameerika uroloogiassotsiatsiooni (AUA) sümptomite indeks annab objektiivse hinnangu BPH sümptomitele, mis aitab ravi määrata. Kuid seda indeksit ei saa diagnoosimiseks kasutada, kuna muud haigused võivad põhjustada BPH-ga sarnaseid sümptomeid.
Meditsiiniline ajalugu annab vihjeid seisundite kohta, mis võivad jäljendada BPH-d, näiteks kusiti kitsendus, põievähk või kivid või neuroloogilise häire (neurogeenne põis) või vaagnapõhja tõttu põie / vaagnapõhja ebanormaalne funktsioon (uriini hoidmise või tühjendamise probleemid). lihasspasmid. Ranged võivad tuleneda ureetra kahjustusest, mis on põhjustatud eelnevast traumast, instrumenteerimisest (näiteks kateetri sisestamine) või infektsioonist nagu gonorröa. Kusepõievähki kahtlustatakse, kui uriinis on varem esinenud verd.
Peenise või põie piirkonnas esinev valu võib viidata põiekividele, infektsioonidele või pudendaalse närvi ärritusele või kokkusurumisele. Neurogeenset põit soovitatakse kasutada juhul, kui mehel on diabeet või mõni neuroloogiline haigus, nagu hulgiskleroos või Parkinsoni tõbi, või seksuaalfunktsiooni hiljutine halvenemine. Põhjalik haiguslugu peaks sisaldama küsimusi kuseteede sümptomite süvenemise kohta külma- või siinusravimite kasutamisel ning varasemate kuseteede infektsioonide või eesnäärmepõletike (eesnäärmepõletik, mis võib põhjustada valu alaseljas ning munandikoti ja pärasoole vahelises piirkonnas) korral. külmavärinad, palavik ja üldine halb enesetunne). Arst küsib ka seda, kas võetakse mingeid käsimüügiravimeid või retseptiravimeid, sest mõned võivad BPH-ga meestel halvendada sümptomeid.
Füüsiline läbivaatus võib alata sellest, et arst jälgib urineerimist kuni lõpuni, et avastada kuseteede rikkumisi. Arst kontrollib alakõhu käsitsi massi kontrollimiseks, mis võib viidata uriini kinnijäämise tõttu suurenenud põiele. Lisaks on õige diagnoosimiseks hädavajalik digitaalne rektaalne uuring (DRE), mis võimaldab arstil hinnata eesnäärme suurust, kuju ja konsistentsi. Selle olulise uuringu käigus sisestatakse kinnasõrm pärasoolde - see on ainult kergelt ebamugav. Eesnäärmes kõvade või kindlate alade tuvastamine tekitab eesnäärmevähi kahtlust. Kui anamnees viitab võimalikule neuroloogilisele haigusele, võib füüsikaline uuring hõlmata neuroloogiliste kõrvalekallete uurimist, mis näitavad neurogeensest põiest tingitud kuseteede sümptomeid.
Uriinianalüüs, mis tehakse kõigile BPH sümptomitega patsientidele, võib olla ainus laborikatse, kui sümptomid on kerged ning haigusloos ja füüsilisel läbivaatusel ei kahtlustata muid kõrvalekaldeid. Kuseteede infektsiooni kahtluse korral lisatakse uriinikultuur. Tõsisemate, krooniliste BPH sümptomite korral mõõdetakse neerukahjustuse ja aneemia välistamiseks vere uurea lämmastiku (BUN) ja hemoglobiini vere kreatiniini. Eesnäärmevähi skriinimiseks on soovitatav mõõta eesnäärme spetsiifilise antigeeni (PSA) taset veres, samuti teostada DRE. Ainult PSA testimisega ei saa kindlaks teha, kas sümptomid on tingitud BPH-st või eesnäärmevähist, sest mõlemad tingimused võivad tõsta PSA taset.
Ravi
Millal on BPH-ravi vajalik?
BPH kulgu ei ole võimalik ennustada. Mõne uuringu kohaselt võivad sümptomid ja ka ureetra obstruktsiooni objektiivsed mõõtmised püsida mitu aastat stabiilsena ning võivad aja jooksul isegi paraneda isegi kolmandikul meestest. Mayo kliiniku uuringus ei süvenenud uriinisümptomid 3,5-aastase perioodi jooksul 73% -l kerge BPH-ga meestest. Kusevoolu suuruse ja jõu järkjärguline vähenemine ning põie mittetäieliku tühjenemise tunne on sümptomid, mis on kõige rohkem seotud võimaliku ravivajadusega. Kuigi noktuuria on üks kõige häirivamaid BPH sümptomeid, ei ennusta see edaspidise sekkumise vajadust.
Kui süvenevat ureetra obstruktsiooni ei ravita, on võimalikeks tüsistusteks paksenenud, ärritunud kusepõie, mille uriinivõime on vähenenud; nakatunud uriini või põiekivide jäägid; ja varukoopia survest, mis kahjustab neere.
Ravi käsitlevad otsused põhinevad sümptomite tõsidusel (mida hindab AUA sümptomite indeks), kuseteede kahjustuste ulatusel ja mehe üldisel tervislikul seisundil. Üldiselt ei ole ravi ette nähtud neil, kellel on ainult mõned sümptomid ja keda nad ei häiri. Sekkumine - tavaliselt kirurgiline - on vajalik järgmistes olukordades:
- Kusepõie ebapiisav tühjendamine, mis põhjustab neerude kahjustusi
- Täielik urineerimisvõimetus pärast ägedat uriinipeetust
- Kusepidamatus ületäitumisest või põie suurenenud tundlikkusest
- Kusepõie kivid
- Nakatunud uriini jääk
- Korduv raske hematuria
- Sümptomid, mis häirivad patsienti piisavalt, et halvendada tema elukvaliteeti
Raviotsused on mõõdukate sümptomitega meestel raskemad. Nad peavad kaaluma ravi võimalikke tüsistusi nende sümptomite ulatusega. Iga inimene peab kindlaks tegema, kas sümptomid häirivad tema elu piisavalt, et ravi vääriks.Ravi valimisel peavad nii patsient kui ka arst tasakaalustama erinevate ravivormide efektiivsust nende kõrvaltoimete ja kuludega.
BPH ravivõimalused
Praegu on peamised võimalused BPH-ga tegelemiseks järgmised:
- Valvas ootamine
- Ravimid
- Operatsioon (eesnäärme ureetra tõstmine, eesnäärme transuretraalne resektsioon, eesnäärme foto aurustamine, avatud prostatektoomia)
Kui ravimid on ebaefektiivsed mehel, kes ei talu operatsiooni raskusi, võib ureetra obstruktsiooni ja kusepidamatust hallata vahelduva kateteriseerimise või siseruumides asuva Foley kateetri abil (mille otsas on pumbatud õhupall, et hoida seda põies). . Kateeter võib jääda määramata ajaks (tavaliselt vahetatakse seda kord kuus).
Valvas ootamine
Kuna BPH progresseerumine ja tüsistused on ettearvamatud, on valvsa ootamise strateegia - kohest ravi ei proovita - kõige parem neile, kellel on minimaalsed sümptomid, mis pole eriti häirivad. Arstide külastusi on vaja umbes üks kord aastas, et üle vaadata sümptomite areng, teha uuring ja teha mõned lihtsad laborikatsed. Valvava ootamise ajal peaks mees vältima rahustajaid ja käsimüügis olevaid külmetus- ja siinusevastaseid ravimeid, mis sisaldavad dekongestante. Need ravimid võivad halvendada obstruktiivseid sümptomeid. Öösel vedelike vältimine võib noktuariat vähendada.
Ravimid
Andmeid pikaajalise meditsiinilise ravi kasulikkuse ja võimalike kahjulike mõjude kohta kogutakse endiselt. Praegu kasutatakse BPH raviks kahte tüüpi ravimeid - 5-alfa-reduktaasi inhibiitorid ja alfa-adrenergilised blokaatorid. Esialgsed uuringud näitavad, et need ravimid leevendavad sümptomeid 30–60% meestel, kuid pole veel võimalik ennustada, kes reageerib meditsiinilisele ravile või milline ravim on konkreetsele patsiendile parem.
5-alfa-reduktaasi inhibiitorid
Finasteriid (Proscar) blokeerib testosterooni muundamise dihüdrotestosterooniks, mis on peamine eesnäärme rakkudes leiduv meessuguhormoon. Mõnel mehel võib finasteriid leevendada BPH sümptomeid, suurendada uriini voolukiirust ja vähendada eesnääret, ehkki seda tuleb sümptomite kordumise vältimiseks kasutada lõpmatuseni ning maksimaalse kasu saavutamiseks võib kuluda kuni kuus kuud.
Selle ohutuse ja efektiivsuse uuringus koges kaks kolmandikku finasteriidi kasutavatest meestest:
- Eesnäärme suuruse vähenemine vähemalt 20% (ainult umbes pooled saavutasid selle vähenemise ühe aasta võrra)
- Paranenud uriinivool umbes kolmandikul patsientidest
- Mõnevõrra leevendab sümptomeid kaks kolmandikku patsientidest
Eelmisel aastal avaldatud uuring viitab sellele, et finasteriid võib kõige paremini sobida suhteliselt suurte eesnäärmetega meestele. Kuue uuringu analüüs näitas, et finasteriid parandas BPH sümptomeid ainult meestel, kelle esialgne eesnäärme maht oli üle 40 kuupsentimeetri - finasteriid ei vähendanud sümptomeid väiksemate näärmetega meestel. Kuna finasteriid vähendab eesnääret, reageerivad väiksemate näärmetega mehed ravimile tõenäoliselt vähem, kuna kuseteede sümptomid tulenevad muudest põhjustest kui füüsiline takistus (näiteks silelihaste kitsendamine). Hiljutine uuring näitas, et nelja-aastase vaatlusperioodi jooksul vähendas finasteriidravi 50% võrra uriinipeetuse tekkimise või kirurgilist ravi vajava riski.
Finasteriidi kasutamisel on mõned kõrvaltoimed. Impotentsust esineb 3–4% seda ravimit tarvitavatest meestest ja patsientide seksuaalfunktsioonide skoor väheneb 15% olenemata nende vanusest ja eesnäärme suurusest. Finasteriid võib vähendada ka ejakulatsiooni mahtu. Teine kahjulik mõju on günekomastia (rindade suurenemine). Inglismaalt tehtud uuringus leiti günekomastia 0,4% -l seda ravimit tarvitanud patsientidest. Ligikaudu 80% -l selle võtmise lõpetanutest on rindade suurenemine osaliselt või täielikult taandunud. Kuna pole selge, kas ravim põhjustab günekomastiat või suurendab see rinnavähi riski, jälgitakse finasteriidi võtvaid mehi hoolikalt, kuni need probleemid on lahendatud. Finasteriidi või dutasteriidiga kokku puutunud meestel on samuti oht finasteriidi järgse sündroomi tekkeks, mida iseloomustab sümptomite tähtkuju, sealhulgas mõned seksuaalsed (libiido langus, ejakulatsioonihäired, erektsioonihäired), füüsilised (günekomastia, lihasnõrkus) ja psühholoogiline (depressioon, ärevus, enesetapumõtted). Need sümptomid võivad püsida ka pikaajaliselt, hoolimata finasteriidi kasutamise lõpetamisest.
Finasteriid võib alandada PSA taset umbes 50%, kuid arvatakse, et see ei piira PSA kasulikkust eesnäärmevähi sõeluuringuna. Finasteriidi kasutamise lõpetamisel kaovad PSA taseme langus ja kõik kahjulikud mõjud seksuaalfunktsioonile.
Et saada finasteriidist kasu BPH-le, ilma et see kahjustaks varase eesnäärmevähi avastamist, peaksid mehed enne finasteriidiga ravi alustamist läbima PSA testi. Järgnevaid PSA väärtusi saab seejärel võrrelda selle lähteväärtusega. Kui mees on juba finasteriidi kasutanud ja PSA taseme algväärtust ei saadud, tuleks tegeliku PSA testi hindamiseks korrutada praeguse PSA testi tulemused kahega. PSA langus vähem kui 50% pärast aastat kestnud finasteriidravi näitab, et ravimit ei tarvitata või võib esineda eesnäärmevähk. Mis tahes PSA taseme tõus finasteriidi võtmise ajal suurendab ka eesnäärmevähi võimalust.
Alfa-adrenergilised blokaatorid
Need ravimid, mida algselt kasutati kõrge vererõhu raviks, vähendavad veresoonte seinte silelihaste pinget ja lõdvestavad eesnäärme silelihaskoe. Selle tulemusena võib alfa-adrenergilise ravimi igapäevane kasutamine suurendada uriinivoolu ning leevendada uriini sageduse ja noktuaria sümptomeid. Selleks on kasutatud mõnda alfa-1-adrenergilist ravimit - näiteks doksasosiini (Cardura), prasosiini (Minipress), terasosiini (Hytrin) ja tamsulosiini (selektiivne alfa 1-A retseptori blokaator - Flomax). Ühes hiljutises uuringus leiti, et 10 milligrammi (mg) terasosiini vähendas BPH sümptomeid 30% võrra umbes kahel kolmandikul seda ravimit tarvitavatest meestest. Terasosiini madalamad päevased annused (2 ja 5 mg) ei andnud nii palju kasu kui 10 mg annus. Aruande autorid soovitasid arstidel annust järk-järgult suurendada 10 mg-ni, kui ei esine tülikaid kõrvaltoimeid. Alfa-adrenergiliste blokaatorite võimalikud kõrvaltoimed on ortostaatiline hüpotensioon (vererõhu langusest tingitud peapööritus seistes), väsimus ja peavalud. Selles uuringus oli ortostaatiline hüpotensioon kõige sagedasem kõrvaltoime ja autorid märkisid, et õhtuse päevaannuse võtmine võib probleemi leevendada. Teine alfablokaatorite murettekitav kõrvaltoime on ejakulatsiooni düsfunktsiooni areng (seda kogeb kuni 16% patsientidest). Üle 2000 BPH patsiendiga läbi viidud uuringus vähendas maksimaalselt 10 mg terasosiini AUA sümptomite indeksit aasta jooksul 20-lt 12,4-ni, võrreldes platseebot saanud patsientide langusega 20-lt 16,3-ni.
Alfablokaatorite eelis võrreldes finasteriidiga on see, et need toimivad peaaegu kohe. Neil on ka hüpertensiooni ravimisel täiendav eelis, kui see esineb BPH-ga patsientidel. Kuid kas terasosiin on finasteriidist parem, võib see sõltuda rohkem eesnäärme suurusest. Aastal avaldatud uuringus võrreldi neid kahte ravimit New England Journal of Medicinenäib, et terasosiin parandab BPH sümptomeid ja uriini voolukiirust paremini kui finasteriid. Kuid see erinevus võis olla tingitud väiksemate eesnäärmetega uuringus osalenud meeste suuremast arvust, kellel on tõenäolisemalt BPH sümptomid pigem silelihaste ahenemisest kui liigse näärmekoe füüsilisest obstruktsioonist. Doksasosiini hinnati kolmes kliinilises uuringus, milles osales 337 BPH-ga meest. Patsiendid võtsid kas platseebot või 4 ... 12 mg doksasosiini päevas. Aktiivne ravim vähendas kuseteede sümptomeid 40% rohkem kui platseebo ja see suurendas uriini maksimaalset voolu keskmiselt 2,2 ml / s (võrreldes 0,9 ml / s platseebopatsientide puhul).
Vaatamata varem levinud veendumusele, et doksasosiin on efektiivne ainult kerge või mõõduka BPH korral, kogesid raskete sümptomitega patsiendid suurimat paranemist. Kõrvaltoimed, sealhulgas pearinglus, väsimus, hüpotensioon (madal vererõhk), peavalu ja unetus viisid uuringust välja 10% toimeainet kasutavatest ja 4% platseebot kasutavatest. Hüpertensiooni all ravitavate meeste seas võib alfa-adrenergilise blokaatori vererõhku langetava toime tõttu olla vajalik hüpertensioonivastaste ravimite annuste kohandamine.
Fosfodiesteraas-5 inhibiitorid
Fosfodiesteraas-5 inhibiitoreid, nagu Cialis, kasutatakse tavaliselt erektsioonihäirete korral, kuid igapäevaselt kasutatuna võivad nad lõdvestada ka eesnäärme silelihaseid ja põielihase üliaktiivsust. Uuringud, milles uuriti Cialis'i igapäevase kasutamise mõju võrreldes platseeboga, näitasid rahvusvahelise eesnäärme sümptomite skoori langust nelja kuni viie punkti võrra ning Cialis oli platseebost parem kui uriinisageduse, kiireloomulisuse ja kusepidamatuse episoodide vähendamine. Uuringud, milles uuriti Cialis'i mõju uriinivoolule, pole siiski olulisi muutusi näidanud.
Kirurgia
Eesnäärme kirurgiline ravi hõlmab eesnäärme takistava adenoomi nihutamist või eemaldamist. Kirurgilised ravimeetodid on ajalooliselt reserveeritud meestele, kellel meditsiiniline ravi ebaõnnestus, ja neile, kellel tekkis uriinipeetus sekundaarse BPH, korduvate kuseteede infektsioonide, põiekivide või eesnäärmest verejooksu tõttu. Kuid suur osa mehi järgib kõrvaltoimete tõttu meditsiinilist ravi halvasti. Nendele meestele võib kaaluda kirurgilist ravi, et vältida põie funktsiooni pikaajalist halvenemist.
Praeguste kirurgiliste võimaluste hulka kuuluvad eesnäärme monopolaarne ja bipolaarne transuretraalne resektsioon (TURP), robotiline lihtne prostatektoomia (retropubiline, suprapubiline ja laparoskoopiline), eesnäärme transuretraalne sisselõige, eesnäärme bipolaarne transuretraalne aurustamine (TUVP), eesnäärme fotoselektiivne aurustamine (PVP) ), eesnäärme ureetra tõstmine (PUL), termiline ablatsioon transuretraalse mikrolaineravi (TUMT) abil, veeauru termoteraapia, eesnäärme transuretraalse nõela ablatsioon (TUNA) ja enukleatsioon holmiumi (HoLEP) või tuuliumi (ThuLEP) laseriga.
Termilised protseduurid
Termilised protseduurid leevendavad sümptomeid, kasutades konvektiivset soojusülekannet raadiosagedusgeneraatorilt. Eesnäärme transuretraalne nõelablatsioon (TUNA) kasutab eesnäärmekoe soojendamiseks väikese energiaga raadiolainet, mida edastavad kateetri otsas olevad väikesed nõelad. Kuus kuud kestnud uuringus, milles osales 12 BPH-ga meest (vanuses 56–76), leiti, et ravi vähendas AUA sümptomite indeksi hindeid 61% ja põhjustas väikseid kõrvaltoimeid (sealhulgas kerge valu või urineerimisraskused ühe kuni seitsme päeva jooksul kõigil meestel) . Ühel patsiendil esines retrograadne ejakulatsioon. Teine termiline ravi, transuretraalne mikrolaineahi (TUMT), on minimaalselt invasiivne alternatiiv kirurgiale patsientidele, kellel on põie väljavoolu obstruktsioon, mis on põhjustatud BPH-st. Ambulatoorselt kohaliku tuimestuse korral kahjustab TUMT eesnäärmekudet mikrolainete energia (soojus) abil, mis eraldub ureetra kateetrist.
Uus termoteraapia vorm, mida nimetatakse veeauru termoteraapiaks või Rezumiks, hõlmab soojusenergia muundamist veeauruks, et põhjustada eesnäärmes rakusurma. Uuringud, milles uuriti kuue kuu pikkust eesnäärme suurust pärast veeauru termoteraapiat, näitasid MRI abil eesnäärme suuruse vähenemist 29%.
Termoteraapia korral võib osutuda vajalikuks mitu raviseanssi ja enamik mehi vajab BPH sümptomite korral rohkem ravi viie aasta jooksul pärast nende esmast termilist ravi.
Eesnäärme transuretraalne sisselõige (TUIP)
Seda protseduuri kasutati esmakordselt USA-s 1970. aastate alguses. Nagu eesnäärme transuretraalne resektsioon (TURP), tehakse seda instrumendiga, mis lastakse läbi ureetra. Kuid selle asemel, et liigne kude eemaldada, teeb kirurg ainult ühe või kaks väikest eesnäärme sisselõiget elektrinoa või laseriga, leevendades ureetra survet. TUIP-i saab teha ainult väiksema eesnäärmega meestel. See võtab vähem aega kui TURP ja seda saab enamikul juhtudel teha kohaliku anesteesia all ambulatoorselt. Retrograadse ejakulatsiooni väiksem esinemissagedus on selle üks eelis.
Eesnäärme kusiti tõstmine (UroLift)
Erinevalt teistest eesnäärmekude ablateerivatest või resekteerivatest ravimeetoditest hõlmab eesnäärme ureetra tõstmise protseduur UroLift implantaatide paigutamist eesnäärmesse otsese visualiseerimise teel, et suruda eesnäärmesagarad kokku ja takistada eesnäärme kusiti. Implantaadid asetatakse eesnääret läbiva nõela abil, et viia eesnäärme kapslisse ankurdatav väike metallkaart. Kui kapslikaart on asetatud, pingutatakse kapslikaardega ühendatud õmblusniit ja õmblusele kinnitatakse teine roostevabast terasest sakk, et see oma kohale lukustada. Õmblus katkestatakse.
Vaadake videot UroLifti protseduurist.
Transuretraalne prostektoomia (TURP)
Seda protseduuri peetakse BPH-ravi kuldstandardiks - sellega võrreldakse muid ravimeetmeid. See hõlmab eesnäärme südamiku eemaldamist resektoskoobi abil - instrument, mis läbib ureetra põie. Resektoskoobi külge kinnitatud traat eemaldab eesnäärmekudet ja tihendab veresooni elektrivooluga. Kateeter püsib paigal üks kuni kolm päeva ja tavaliselt on vajalik haiglas viibimine ühe või kahe päeva jooksul. TURP põhjustab vähe või üldse mitte valu ning täielikku taastumist võib oodata kolm nädalat pärast operatsiooni. Hoolikalt valitud juhtudel (meditsiiniliste probleemide ja väiksema eesnäärmega patsiendid) võib TURP olla võimalik ambulatoorse protseduurina.
Operatsioonijärgne seisund on kõige parem neil, kellel on kõige halvemad sümptomid. Märgatav paranemine toimub umbes 93% -l meestest, kellel on rasked sümptomid, ja umbes 80% -l, kellel on mõõdukad sümptomid. Suremus TURP-i on väga madal (0,1%). Impotentsus järgneb TURP-le umbes 5–10% meestest ja inkontinentsi esineb 2–4% -l.
Prostektoomia
Prostatektoomia on väga levinud operatsioon. Umbes 200 000 neist protseduuridest viiakse igal aastal läbi USA-s. Healoomulise haiguse prostatektoomia (BPH) hõlmab ainult eesnäärme sisemise osa eemaldamist (lihtne prostatektoomia). See operatsioon erineb vähi radikaalsest radikaalsest eemaldamisest, mille käigus eemaldatakse kogu eesnäärme kude. Lihtne prostatektoomia pakub parimat ja kiiremat võimalust BPH sümptomite parandamiseks, kuid see ei pruugi ebamugavusi täielikult leevendada. Näiteks võib operatsioon obstruktsiooni leevendada, kuid sümptomid võivad püsida põie kõrvalekallete tõttu.
Operatsioon põhjustab kõige rohkem pikaajalisi tüsistusi, sealhulgas:
- Impotentsus
- Pidamatus
- Tagasiulatuv ejakulatsioon (sperma ejakulatsioon põiesse, mitte peenise kaudu)
- Vajadus teise operatsiooni järele (10% -l patsientidest viie aasta pärast) eesnäärme jätkuva kasvu või operatsioonist tingitud ureetra ahenemise tõttu
Kuigi retrograadne ejakulatsioon ei ohusta, võib see põhjustada viljatust ja ärevust. Nende komplikatsioonide sagedus sõltub operatsiooni tüübist.
Operatsioon lükatakse edasi, kuni mis tahes kuseteede infektsioon on edukalt ravitud ja neerufunktsioon stabiliseerunud (kui uriinipeetus on põhjustanud neerukahjustusi). Aspiriini võtvad mehed peaksid seitse kuni 10 päeva enne operatsiooni lõpetama, kuna aspiriin häirib vere hüübimist.
Transfusioone on vaja umbes 6% -l patsientidest pärast TURP-d ja 15% -l patsientidest pärast avatud prostatektoomiat.
Kuna eesnäärmeoperatsioonide aeg on plaaniline, on meestel, kes vajavad vereülekannet - peamiselt neil, kellel on väga suur eesnääre ja kellel on tõenäolisem märkimisväärne verekaotus - võimalus annetada oma veri ette, kui neil seda vaja on operatsiooni ajal või pärast seda. Seda võimalust nimetatakse autoloogseks vereülekandeks.
Avatud prostektoomia
Avatud prostatektoomia on valitud operatsioon, kui eesnääre on väga suur - nt> 80 grammi (kuna neil meestel ei saa transuretraalset operatsiooni ohutult teha). Sellega kaasneb aga suurem oht eluohtlike komplikatsioonide tekkeks tõsiste kardiovaskulaarsete haigustega meestel, sest operatsioon on ulatuslikum kui TURP või TUIP.
Varem tehti BPH-le avatud prostatektoomia kas perineumi kaudu - munandikoti ja pärasoole vaheline ala (protseduuri nimetatakse perineaalseks prostatektoomiaks) või alakõhu sisselõike kaudu. Perineaalne prostatektoomia on BPH-i ravina suures osas loobutud, kuna ümbritsevate elundite vigastamise oht on suurem, kuid seda kasutatakse siiski eesnäärmevähi korral. BPH avatud prostatektoomia kahte tüüpi - suprapubic ja retropubic - kasutatakse sisselõiget, mis ulatub naba (naba) alt kuni pubi. Suprapubiline prostatektoomia hõlmab põie avamist ja laienenud eesnäärmesõlmede eemaldamist põie kaudu. Retropubilises prostatektoomias surutakse põis ülespoole ja eesnäärmekude eemaldatakse põide sisenemata. Mõlemal operatsiooniliigil pannakse üks kateeter põie sisse läbi kusiti, teine aga läbi alakõhu seina tehtud ava. Kateetrid püsivad paigal kolm kuni seitse päeva pärast operatsiooni. Kõige tavalisemad operatsioonijärgsed tüsistused on liigne verejooks ja haavainfektsioon (tavaliselt pindmine). Tõsisemate võimalike komplikatsioonide hulka kuuluvad südameatakk, kopsupõletik ja kopsuemboolia (verehüüve kopsudes). Hingamisharjutused, jalgade liikumine voodis ja varajane ambulatsioon on suunatud nende komplikatsioonide ennetamisele. Taastumisperiood ja haiglas viibimine on pikemad kui eesnäärme transuretraalse operatsiooni korral.